Abdome agudo inflamatório: um assunto de dar cólicas
Salve, galerinha. Tudo certo? Se você abriu este post, com certeza quer saber um pouco mais sobre esta síndrome tão comum no pronto-socorro: abdome agudo inflamatório. E eu já te adianto: todo mundo já sentiu cólicas quando chegou aquele paciente com dor abdominal aguda, então bora aprender de vez?
Vamos pelo começo!
Mas, antes de tudo, temos uma dica de ouro para você, que é o nosso e-book “ABC da radiologia”, com ele, você vai aprender:
- os 4 Qs;
- radiografia de abdome;
- ABCDE do raio-x de abdome;
- raio-x de tórax.
E o melhor de tudo: o e-book é totalmente GRATUITO! Isso mesmo: você aprimora os seus conhecimentos sem pagar nada por isso. Baixe agora mesmo e aproveite todos os benefícios!
O que é o abdome agudo inflamatório?
Simples! O famoso abdome agudo inflamatório nada mais é do que uma condição inflamatória/infecciosa gastrointestinal que vai precisar de conduta imediata, podendo ser cirúrgica ou não e destacando-se como a causa mais comum de dor abdominal aguda nos serviços de emergência. Sabendo disso, em que podemos começar a pensar? Que esse paciente já está ou pode ficar grave então precisamos dar atenção.
Beleza, paciente chegou na porta. Como posso dar essa atenção?
Antes de pensar em tratamento: quais os sintomas de abdome agudo inflamatório?
Primeiro vamos olhar e escutar este paciente — ou seu acompanhante. Precisamos saber da história e o que de fato ele está sentindo. O quadro clínico mais comum — e consequentemente o que vamos esperar — é dor abdominal que vai aumentando de forma progressiva ao longo de algumas horas, chegando a forte intensidade, podendo associar-se à anorexia, febre e fatores de melhora ou piora a depender da etiologia. Aqui, mais que nunca, a propedêutica será reveladora: as etiologias mais frequentes como apendicite, colecistite aguda, pancreatite aguda e diverticulite tem histórias que já nos acendem um alerta.
Com o alerta aceso e uma boa anamnese já tirada, caminharemos para o exame físico, que poderá ser a peça chave para o diagnóstico diferencial. Se antes nós olhamos e escutamos o nosso doente, agora chegou o momento de tocá-lo e aqui relembramos alguns pontos dolorosos principais:
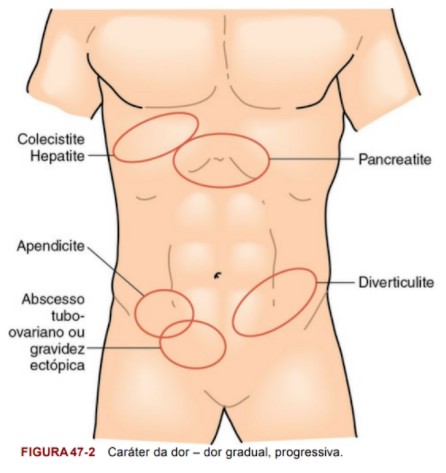
Juntando todo este quebra cabeça, podemos relembrar então os destaques das etiologias mais frequentes para basearmos nosso diagnóstico:
| ETIOLOGIAS | HISTÓRIA | EXAME FÍSICO | DIAGNÓSTICO |
| Apendicite | dor inicialmente difusa que migrou para região de quadrante inferior direito do abdome inapetência, vômitos e/ou diarreia febre | Dor à palpação de fossa ilíaca direita / descompressão brusca positiva em FID | ClínicoSe duvidoso: Tomografia Computadorizada de abdome inferior e pelve.leucocitose e/ou alterações urinárias |
| Diverticulite | AnorexiaDor abdominal em quadrante inferior esquerdoAlteração do hábito intestinal febre | Dor à palpação de FIEIrradiação para flanco, dorso ou suprapúbica | ClínicoSe duvidoso: tomografia computadorizada de abdome total, USG ou RM. |
| Colecistite aguda | Dor em quadrante superior direitoPiora à alimentação gordurosa | Hipersensibilidade à palpação no quadrante superior direitoSinal de Murphy positivo | História sugestivaExame físico sugestivoUSG de abdome superior com presença de litíase e/ou inflamação de vias biliaresElevações moderadas de fosfatase alcalina, bilirrubina, transaminase e leucocitose. |
| Pancreatite aguda | dor “em faixa” em abdome superior com irradiação para o dorsovômitos incoercíveisanorexiahistórico de alcoolismo, uso crônico de AINEs, hipertrigliceridemia e outros. | desidrataçãosensibilidade à palpação epigástricadistensão abdominal | achados clínicoselevação de amilase e lipase (maior ou igual a 3x o valor de referência) |
Tá bom, olhamos o paciente, escutamos, tocamos ele e formulamos nossa hipótese.
Mas e agora? Qual a conduta? Como fazer o tratamento do abdome agudo inflamatório?
Podemos separá-las entre as cirúrgicas e não cirúrgicas. Dentre as cirúrgicas ficamos com:
- Apendicite:
Diagnóstico fechado é sinônimo de laparoscopia ou laparotomia. Devemos sempre nos ater ao fato do prognóstico deste paciente ser excelente: a taxa de mortalidade após apendicectomia é menor que 1%! Então não vamos demorar para levar este paciente para mesa, combinado?
- Colecistite aguda:
Precisamos dar tchau para esta vesícula produtora de cálculos. Atualmente, dá-se preferência pela via laparoscópica, tomando os devidos cuidados: uma boa dissecção do triângulo de Calot, identificação de artéria cística (você não quer seccionar uma artéria sem clipá-la, não é?!) e do ducto cístico – nada deve ser seccionado até que esses dois estejam muito bem estabelecidos. Na ilustração observamos como é realizado esse desprendimento da vesícula biliar:

Também temos uma baixíssima mortalidade após colecistectomia, principalmente se essa for videolaparoscópica, atingindo apenas 0,1%.
(se você se interessa por colecistite pode saber mais no artigo: colecistite aguda: o que é sintomas e especificidades)
Casos cirúrgicos checados, vamos para os casos não cirúrgicos:
- Pancreatite aguda:
Neste tópico, precisamos ser um pouco mais específicos sobre a conduta pois ela depende da famigerada Classificação de Atlanta. Em geral, a ressuscitação volêmica, analgesia e jejum inicial serão fundamentais para nosso paciente, mas se você quer saber o tratamento específico, separamos um artigo só para isso: (classificação e tratamento da pancreatite aguda)
- Diverticulite:
Apesar de separarmos essa patologia como não cirúrgica, há sim casos em que vamos lançar mão do bisturi, mas a priori vamos nos focar na diverticulite não complicada, ok?! E esta sim, inclui tratamento clínico e preferencialmente ambulatorial com uma mudança na dieta deste paciente, aumentando a ingesta de fibras e realizando antibioticoterapia de amplo espectro. O sucesso do tratamento clínico nestes casos chega a alcançar 85%.
É isso!
Ufa! Fechamos (ou abrimos — com o perdão do trocadilho) abdome agudo inflamatório. Neste ponto é importante que saiba que existem sim outras etiologias mais raras de abdome agudo inflamatório, mas se você chegou até aqui, irmão, já está manjando o pacote rotineiro da emergência e não vai mais comer bola. Espero de coração que tenham gostado e que saiam com esse assunto na ponta da língua e enfim, sem cólicas, fechou?
Ah, e vale lembrar que também temos um vídeo super bacana no nosso canal do YouTube que aborda o abdome agudo inflamatório de um jeito bastante prático e dinâmico, mostrando como o tema cai nas provas de residência. Dê uma passadinha por lá e se inscreva!
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência, então não perde tempo!
Abração, rapaziada. Tamo junto!
* Colaborou Thais Borges Rodrigues, graduanda de Medicina na Universidade Santo Amaro

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.





