Dengue na gravidez: as particularidades da arbovirose no ciclo gravídico
O assunto de hoje é “dengue na gravidez”. Ao longo do artigo iremos revisar conceitos importantes sobre essa arbovirose que é bastante incidente no país, bem como as suas particularidades durante a gestação. Vocês me acompanham nessa?
O que é dengue?
A dengue é uma doença febril de etiologia viral, que pode ser transmitida através da picada da fêmea do mosquito Aedes. São descritos quatro sorotipos distintos de vírus da dengue (DEN-1, DEN-2, DEN-3 e DEN-4), todos pertencentes ao gênero Flavivirus. Por serem transmitidos através de um artrópode, esses vírus são chamados de arbovírus. Daí vem o nome “arbovirose”, ok?
O período de incubação no homem varia de 3 a 14 dias e os sintomas geralmente surgem entre 4º e 7º dia após a picada do mosquito infectado. Em relação à epidemiologia, estima-se que ocorram anualmente 390 milhões de infecções por dengue no mundo, sendo cerca de 96 milhões na forma sintomática. Não se esqueça que trata-se de uma doença de notificação compulsória no Brasil. Isso é importante para sua vida prática e para as provas de residência.
Patogênese
A infecção pelo vírus da dengue é marcada por diferentes fases. Com a picada do mosquito infectado, o vírus é introduzido na pele do hospedeiro e pode ser detectado no sangue entre 6 e 18 horas antes do início dos sintomas. A viremia termina próximo ao período de resolução da febre e a resposta imune induzida pela infecção do vírus parece exercer papel na eliminação da doença.
O aumento da permeabilidade capilar e o extravasamento de plasma é um dos achados característicos da dengue grave. Várias teorias são propostas para justificar tais alterações orgânicas: alguns autores acreditam que o vírus ocasiona disfunção das células endoteliais, enquanto outros advogam que citocinas inflamatórias estão envolvidas no processo de disfunção endotelial.
Acredita-se também que o vírus da dengue exerce efeito direto na medula óssea do hospedeiro, inibindo o crescimento de células progenitoras e determinando possível quadro de leucopenia, trombocitopenia e diástase hemorragia. A patogênese mostra também que tanto a vasculopatia, como a trombocitopenia, podem predispor ao sangramento e hemorragia presente nas formas graves. A lesão endotelial, nas formas graves, ocorre de forma sistêmica e pode estar associada com a disfunção de múltiplos órgãos, conforme será descrito nos próximos parágrafos.
Quadro clínico da dengue
A infecção pelo vírus da dengue pode ser assintomática ou sintomática. Quando sintomática, podemos nos deparar com um espectro clínico amplo, variando desde as formas leves até às mais graves, potencialmente fatais.
Na história natural da doença, podemos identificar três fases clínicas distintas: fase febril, fase crítica e fase de recuperação, que serão descritas a seguir.
Fase febril
Como o próprio nome sugere, a primeira fase é caracterizada pela presença de febre com início abrupto e temperatura elevada (39ºC a 40ºC). Geralmente ela tem duração de 2 a 7 dias.
Alguns sintomas podem estar associados, como cefaleia, mialgia, dor retroorbitária, artralgia e exantema. Anorexia, náuseas e vômitos também podem estar presentes. A maioria dos pacientes costuma evoluir com recuperação gradativa após a fase febril.
No exame físico, podemos identificar hiperemia orofaríngea, linfadenopatia, hepatomegalia, além de petéquias na pele ou mucosas (palato).
Em exames complementares, leucopenia e trombocitopenia são achados comuns. Elevações modestas de aspartato aminotransferase (AST) e alanina aminotransferase (ALT) também são esperadas.
Fase crítica
Entre o terceiro e o sétimo dia, com a resolução da febre, alguns pacientes podem evoluir com aumento da permeabilidade capilar e extravasamento de plasma para o terceiro espaço. Hemorragia, choque e comprometimento de múltiplos órgãos são outras complicações possíveis. Neste contexto, alguns sinais de alarme podem ser identificados através da anamnese e exame físico, conforme descrito na Tabela 1.
Tabela 1. Sinais de alarme na Dengue
| SINAIS DE ALARME NA DENGUE |
| Dor abdominal intensa (referida ou à palpação) e contínua |
| Vômitos persistentes |
| Acúmulo de líquidos (ascite, derrame pleural, derrame pericárdico) |
| Hipotensão postural e/ou lipotimia |
| Hepatomegalia maior do que 2 cm abaixo do rebordo costal |
| Sangramento de mucosa |
| Letargia e/ou irritabilidade |
| Aumento progressivo do hematócrito |
O aumento da permeabilidade capilar e o extravasamento de plasma podem ser clinicamente identificados na forma de ascite, derrame pleural e pericárdico. Exames de imagem como ultrassonografia de abdome e raio X de tórax podem auxiliar no diagnóstico e não são contraindicados durante a gestação. Nos critérios laboratoriais, nota-se aumento do hematócrito, o qual é proporcional à gravidade, além de redução da albumina.
A alteração hemodinâmica, secundária ao extravasamento de líquido para o terceiro espaço, com evolução para choque, por sua vez, costuma ocorrer entre 4º e 5º dia da doença, sendo de instalação rápida e curta duração. A perfusão prejudicada pode resultar em comprometimento da função de múltiplos órgãos e o paciente pode evoluir com óbito em curto intervalo de tempo. Hemorragias graves também podem estar presentes nessa fase clínica, intensificando ainda mais o choque.
Devemos ter atenção especial com as grávidas nessas condições. A taquicardia, bem como a hipotensão postural e a hemoconcentração podem ser confundidas com as alterações fisiológicas da gravidez e isso pode retardar o diagnóstico da forma grave da doença.
Outras manifestações de falência orgânica que podem ser observadas são: disfunções hepáticas (insuficiência hepática), cardíacas (miocardites, arritmias), neurológicas (encefalopatias, vasculites, polineuropatias, convulsões) e renais (injúria renal aguda).
A trombocitopenia pode ser observada nessa fase, bem como um aumento transitório no tempo de tromboplastina parcial ativada e redução nos níveis de fibrinogênio.
Vale lembrar que nem todos os pacientes passam pela fase crítica. A maioria evolui com melhora progressiva clínica após a resolução da febre.
Fase de recuperação
Nesta fase, os pacientes que passaram pela fase crítica evoluem com reabsorção do plasma extravasado e subsequente recuperação do estado geral. Pode ser comum o desenvolvimento de rash cutâneo, acompanhado ou não de prurido.
Fluxograma de atendimento
Para avaliação de um paciente com suspeita de dengue é fundamental a realização de uma boa anamnese e exame físico.
Anamnese
Devemos nos atentar para a pesquisa da febre (data início e temperatura) e outros sintomas associados. O questionamento de possíveis sinais de alarme deve ser sempre realizado, pois tem repercussão direta nas condutas e tratamento do paciente. A pesquisa de antecedentes patológicos e condições preexistentes também deve ser realizada. No caso específico da dengue na gravidez é fundamental questionar as gestantes sobre idade gestacional, presença de sangramento vaginal e movimentação fetal.
Exame físico
Deve ser realizada uma avaliação clínica completa. Na Tabela 2 estão descritos os pontos centrais e indispensáveis do exame físico.
Tabela 2. Exame físico na Dengue
| EXAME FÍSICO INICIAL |
| Avaliação hemodinâmica: pulso, pressão arterial e enchimento capilar |
| Avaliação do nível de consciência |
| Avaliação do estado de hidratação |
| Avaliação respiratória: presença de derrames pleurais, taquipneia |
| Avaliação abdominal: dor abdominal, ascite, hepatomegalia |
| Investigar a presença de exantema, petéquias ou sangramento |
A prova do laço é um teste de triagem que deve ser realizado em todos os pacientes com suspeita de dengue e que não apresente sangramento espontâneo. É uma forma de buscar manifestações hemorrágicas ocultas. Seu método está descrito na Tabela 3.
Tabela 3. Prova do Laço na Dengue
| PROVA DO LAÇO | |
| Etapa 1 | Verificar a pressão arterial do paciente e calcular o valor médio através da fórmula (PAS + PAD) / 2 |
| Etapa 2 | Insuflar o manguito até o valor médio de PA obtido no cálculo e manter insuflado durante 5 minutos (adultos) |
| Etapa 3 | Desenhar um quadrado com 2,5 cm no antebraço e contar o número de petéquias formadas no seu interior |
| Resultados | Positiva se houver 20 ou maispetéquias (adultos). A prova pode ser interrompida se o resultado for positivo antes do tempo estipulado |
Diagnóstico da dengue na gravidez
O diagnóstico de dengue na gravidez ou comum deve ser baseado na história clínica e nos resultados de testes laboratoriais.
Avaliação clínica
A avaliação clínica nos permite identificar um caso suspeito de dengue, conforme representado na Tabela 4. Isso é fundamental para garantir o manejo inicial da doença, mesmo sem a confirmação laboratorial.
Tabela 4. Definição de caso suspeito de Dengue
Caso suspeito de dengue
| Viver em área onde se registram casos de dengue ou viagem nos últimos 14 dias para área com transmissão de dengue ou presença de Ae. aegypti | Febre e 2 ou mais das seguintes manifestações: náusea, vômitos, exantema, mialgias, artralgia, cefaleia, dor retroorbital, petéquias, prova do laço positiva, leucopenia |
| Caso suspeito de dengue grave: | Choque |
| Critério anteriores + 1 dos a seguir -> | Sangramento grave |
| Comprometimento grave de órgãos |
Avaliação laboratorial:
O diagnóstico laboratorial pode ser realizado de duas formas: através da detecção de componentes virais no plasma (forma direta) ou por meio da sorologia (forma indireta).
A detecção do ácido nucléico viral no soro ou da proteína viral não estrutural 1 (NS1) pode ser realizada na primeira da doença. A presença de imunoglobulina M, por sua vez, pode ser detectada a partir do 4º dia após início da dengue. Após o 7º dia, na infecção primária, podemos identificar a presença de imunoglobulina G no soro, em títulos inicialmente baixos e ascensão gradual. O isolamento viral e as análises de imunohistoquímica também permitem o diagnóstico, mas costumam ser exames que demoram para liberar resultado.
Assim, consideramos como caso confirmado de dengue aquele caso suspeito confirmado laboratorialmente.
Diagnóstico diferencial na gestação
Nos casos de dengue grave devemos pensar nos diagnósticos diferenciais de pré-eclâmpsia, síndrome HELLP e sepse.
Complicações da dengue na gravidez no ciclo gravídico
Diante de um quadro de dengue na gravidez, devemos diferenciar as complicações maternas das fetais.
Complicações maternas
As principais complicações da dengue na gravidez na mãe estão relacionadas ao maior risco de sangramento, o qual pode ocorrer tanto após abortamento como após o parto (normal ou cesárea). O sangramento pós parto cesárea costuma apresentar complicações mais graves e a indicação de via de parto deve levar isso em consideração.
Complicações fetais
É descrito na literatura que o feto da mãe infectada pelo vírus da dengue apresenta maior risco de aborto, trabalho de parto prematuro e baixo peso ao nascer. Quanto mais próximo ao termo a gestante for infectada, maior será a chance de o recém nascido apresentar também quadro de infecção por dengue, devido a transmissão vertical.
Condutas da dengue na gravidez
Diante de uma paciente com diagnóstico suspeito de dengue, devemos responder a algumas perguntas…
- Em que fase o paciente se encontra? (febril/crítica/recuperação)
- O paciente apresenta sinais de alarme ou sinais de choque?
- O paciente tem condições preexistentes? No nosso caso, ela está grávida!
- O paciente requer hospitalização?
- Qual grupo de estadiamento? (grupos A, B, C ou D)?
O fluxograma representado na Figura 1. demonstra a conduta inicial diante de um caso suspeito de dengue. A seguir iremos especificar as recomendações para casa um dos grupos de estadiamento.
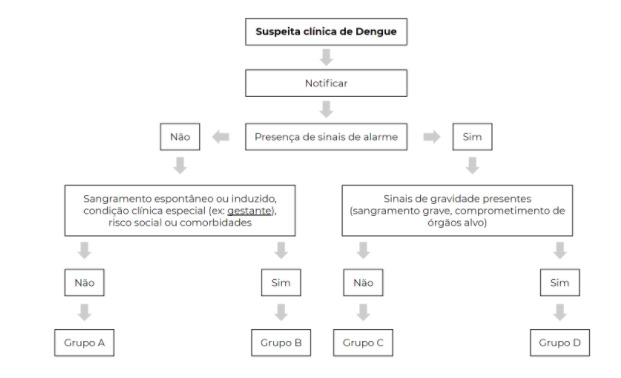
Figura 1. Fluxograma para manejo da dengue e estadiamento dos pacientes em grupos A, B, C e D.
Grupo A
Grupo formado por pacientes com suspeita de dengue na ausência de sinal de alarme, comorbidades, condições clínicas específicas ou sangramento espontâneo induzido/espontâneo. Gestantes nunca serão classificadas no Grupo A, simplesmente pelo fato de serem gestantes!
As condutas recomendadas para esse grupo são: prescrição de paracetamol ou dipirona; evitar salicilatos e anti-inflamatórios não esteroides; recomendar hidratação oral (60 ml/kg/dia); orientar retorno em caso de sinais de alarme e agendar reavaliação após melhora da febre. Exames complementares podem ser solicitados à critério médico.
Grupo B
Trata-se do paciente com suspeita de dengue e sem sinais de alarme. Diferentemente do grupo A, neste caso, o paciente pode apresentar sangramento espontâneo de pele (petéquias), sangramento induzido (prova do laço positiva) ou pode se enquadrar na categoria de condições clínicas especiais e/ou de risco social ou comorbidades, como no caso das gestantes!
Neste caso, recomenda-se a solicitação de exames laboratoriais, especialmente o hemograma. Pacientes com hematócrito normal devem ser tratados em regime ambulatorial e reavaliados em 24 horas. A conduta aqui é a mesma que para o grupo A.
Grupo C
Neste grupo encontramos os pacientes com suspeita de dengue + sinais de alarme representados na Tabela 1.
Eles devem receber expansão volêmica endovenosa (20 ml/kg em duas horas, com soro fisiológico) e exames complementares devem ser solicitados (hemograma, dosagem de albumina, dosagem de enzimas hepáticas, RX tórax, ultrassonografia de abdome e outros exames conforme necessidade clínica). Recomenda-se a internação por no mínimo 48 horas.
Devemos avaliar a resposta a reposição volêmica através da diurese, sinais vitais e resultado do hematócrito. Se não houver melhora do hematócrito ou dos sinais hemodinâmicos, podemos repetir a fase de expansão até três vezes. Notando melhora clínica e laboratorial, podemos passar para fase de manutenção, a qual ocorre em duas etapas
- Primeira etapa: 25 ml/kg em 6 horas
- Segunda fase: 25 ml/kg em 8 horas, sendo 1/3 com soro fisiológico e 2/3
com soro glicosado
Pacientes que não apresentam boa resposta à expansão volêmica devem ser classificados como Grupo D.
Grupo D
Grupo composto por pacientes com suspeita de dengue associado ao choque, sangramento grave ou disfunção orgânica. Também devem receber expansão volêmica (inicial de 20 ml/kg em até 20 minutos), com monitorização em leito de emergência ou unidade de terapia intensiva. Todas as demais condutas descritas para o grupo C também são válidas neste cenário.
Vale ressaltar que a gestante que apresentar sinal de alarme ou de choque tem indicação de reposição volêmica da mesma forma que os demais pacientes, com volume definido a partir do estadiamento clínico.
Para finalizar e você não esquecer…
A patogênese da dengue é a mesma em pacientes gestantes e não gestantes, a diferença é que as modificações fisiológicas da gestação podem retardar o diagnóstico da forma grave da doença.
A dengue deve ser considerada com uma condição aguda, sistêmica e dinâmica, que pode evoluir de forma favorável, com resolução dos sintomas; ou com agravamento do quadro clínico e desfechos orgânicos desfavoráveis. Por isso, a reavaliação periódica e a busca por sinais de gravidade são de extrema relevância.
Curtiu saber tudo sobre a dengue na gravidez?
Esperamos que o AVC hemorrágico tenha ficado mais claro. Mais uma coisa: quer ver conteúdos 100% gratuitos de medicina de emergência? Confira a Academia Medway! Por lá, disponibilizamos diversos e-books e minicursos. Enquanto isso, que tal dar uma olhada no nosso Guia de Prescrições? Com ele, você vai estar muito mais preparado para atuar em qualquer sala de emergência do Brasil!
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência, então não perde tempo!

Ana Ubinha
Nascida em Morungaba, interior do estado de São Paulo, em 1994. Formada em Medicina pela Universidade São Francisco em 2018. Residência em Ginecologia e Obstetrícia na Escola Paulista de Medicina - Unifesp. "A persistência é o caminho do êxito".