Taquicardia ventricular polimórfica: conceito, tipos e manejo
E aí galera, beleza? Já falamos aqui no blog sobre taquicardia ventricular sem pulso, em outra ocasião. Então vale recordar uma coisinha antes de começarmos: toda taquicardia de origem ventricular é definida como uma sequência de dois ou mais complexos QRS alargados com uma frequência maior que 100bpm, ou seja, cuja origem se dê abaixo da bifurcação do feixe de His. E é claro que a taquicardia ventricular polimórfica não seria diferente, né? Lembrando que QRS alargado é o QRS que tem mais de 3 quadradinhos no eletro: maior que 120 ms.
Com tudo isso estabelecido, vamos lá!
Primeiro: que é a taquicardia ventricular polimórfica?
Taquicardia ventricular polimórfica é definida como um ritmo instável, com complexo QRS que varia sua morfologia, continuamente, e em qualquer derivação do eletrocardiograma. Ou seja: uma taquicardia que não segue padrão nenhum. Dá um conferida no ECG abaixo:
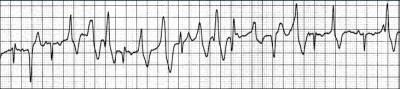
Vale notar: pelo menos 2 complexos QRS com morfologia diferentes (QRS com duração, amplitude, eixos e durações diferente) na mesma derivação do ECG.
Aliás, se você ainda tem dúvidas sobre a interpretação de um ECG, sugiro dar uma olhada no nosso e-book gratuito ECG Sem Mistérios, que traz tudo que todo médico deve saber sobre a interpretação desse exame, incluindo as 5 principais etapas na hora da análise sistemática de um ECG!
E se você quer se aprofundar ainda mais no assunto e aprender a interpretar qualquer eletrocardiograma, nosso curso de ECG vai te levar do zero ao especialista nesse exame. E ele ainda conta com um bônus: um módulo que vai te mostrar como esse tema é cobrado nas principais provas de residência médica.
Faça sua inscrição e se torne um especialista em ECG!
Continuando…
A taquicardia ventricular polimórfica é a taquiarritmia em que há estímulos elétricos de diferentes focos ventriculares, definida (vamos lá de novo!):
1) como um ritmo ventricular (QRS alargado, maior que 120 ms ou 3 quadradinhos);
2) pelo menos 2 complexos QRS de morfologias distintas;
3) com uma frequência cardíaca superior a 100 batimentos por minuto (bpm);
Porém não se assustem se vocês se depararem com um eletro com FC acima de 200 bpm!
E como surgem as TVs polimórficas? Elas são degenerações do ritmo sinusal. E serão classificadas em dois grandes grupos a depender do intervalo QT que as precedeu. (Complicado? Calma que eu já explico melhor).
Taquicardia ventricular polimórfica com intervalo QT normal
Ou seja, o paciente, antes de apresentar a TV polimórfica, possuía um ECG “normalzinho”, com intervalo entre o complexo QRS e a onda T dentro da normalidade, ou seja: taquicardia ventricular polimórfica com intervalo QT normal. A principal causa secundária desse tipo de taquicardia é a isquemia miocárdica aguda. Doenças estruturais crônicas, principalmente na presença de disfunção ventricular também podem acabar se degenerando em taquicardia ventricular polimórficas.
Existe ainda outras entidades beeeeem menos frequentes que podem se associar às TVs polimórficas: a taquicardia ventricular polimórfica catecolaminérgica (TVPC). Uma forma familiar, (e que não tem relação com isquemia miocárdica, mas) dependente das catecolaminas (tônus adrenérgico).
A taquicardia ventricular polimórfica catecolaminérgica (TVPC) é uma patologia desencadeada por exercício físico intenso ou o estresse emocional agudo que culmina com a degeneração de um ritmo sinusal com intervalo QT normal em taquicardia ventricular polimórfica. É uma doença que acomete principalmente crianças e adolescentes e, geralmente, se associa à história familiar de síncope ou morte súbita. Entenderam?
E se o paciente antes de apresentar uma TV polimórfica, apresentar no ECG intervalo QT longo? Aí chegamos ao terceiro tipo de taquicardia ventricular polimórfica.
Taquicardia ventricular polimórfica com intervalo QT longo
E por que a taquicardia ventricular polimórfica com intervalo QT longo, merece uma classificação à parte? Porque ela é a famosa e temida torsades de pointes (que significa “torção das pontas”, em alusão a sua típica imagem torcida ao ECG).

Não dá a impressão de que as pontas do eletrocardiograma foram torcidas? Acho que vai ser difícil de esquecer essa imagem, não é mesmo?
Bom, bora lá!
Agora que vocês já sabem que a taquicardia ventricular polimórfica com QT longo é o torsades de pointes, como saberemos se o QT está alargado ou não?
Aí precisaremos memorizar um truque: o cálculo do QT corrigido (QTc).
Para tanto, faremos 3 passos:
- Mediremos intervalo QT
- Mediremos o intervalo RR
- Aplicamos à fórmula de Bazzet: QTc = QT / √ RR
Se o resultado for maior do que 500ms (ou 0,5 seg), aí teremos um intervalo QT longo.
E quem tem o QT longo e pode então degenerar em torsades de pointes?
Fácil! Os pacientes que possuem a síndrome do QT longo. Ela pode ser dividida em dois grupos a depender de sua etiologia, a síndrome do QT longo congênita; e a Síndrome do QT longo adquirida.
Síndrome do QT longo congênita: são síndromes que envolvem basicamente mutações nos canais de cálcio e sódio. A Síndrome de Romano-Ward (autossômica dominante) e a Síndrome de Jervell-Lange-Nielsen (autossômica recessiva).
Síndrome do QT longo adquirida: já aqui o que vamos ver são os distúrbios hidroeletrolíticos (hipocalemia, hipomagnesemia, hipocalcemia) e medicamentos(tabela 1)
- TABELA 1 (medicamentos que prolongam o intervalo QT):
| ANTIARRÍTMICOS: Amiodarona, Procainamida, Quinidina, Sotalol |
| PSICOTRÓPICOS: Antidepressivos tricíclicos, Haloperidol, Droperidol, Clorpromazina, Escitalopram, Citalopram, Olanzapina, Risperidona |
| ANTIBIÓTICOS: Macrolídeos, Quinolonas, Antifúngicos (Fluconazol, Itraconazol, Cetoconazol) |
| OUTROS: Loratadina, Cloroquina, Metadona, Ondansetrona, Difenidramina |
PARA FIXAR: A definição de taquicardia ventricular polimórfica com QT longo depende da detecção de um intervalo QT longo em um ritmo sinusal.
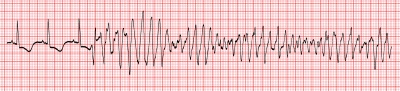
Notem: ritmo sinusal com intervalo QT longo degenerando para TV polimórfica ou “torsades de pointes”
Manejo da taquicardia ventricular polimórfica instável
Devemos deixar bem fixado na nossa cabeça: todo paciente com taquicardia ventricular deve ser levado para a sala de emergência e mantido monitorizado.
Se houver qualquer instabilidade clínica, como angina, hipotensão, edema agudo de pulmão, rebaixamento do nível de consciência, temos que agir rapidamente e interromper imediatamente a arritmia. Mas MUITA ATENÇÃO neste momento! Na taquicardia ventricular polimórfica o tratamento de primeira linha é a DESFIBRILAÇÃO, mesmo que o paciente tenha pulso.
E por que não fazemos cardioversão elétrica? O famoso choque sincronizado? Pois a cardioversão elétrica necessita do reconhecimento do QRS do paciente para a aplicação do choque, e em virtude das alterações da morfologia do QRS na taquicardia ventricular polimórfica, ele acaba não sendo reconhecido pelo aparelho e o choque não é aplicado.
Taquicardia ventricular polimórfica

Critérios de instabilidade?

Desfibrilação
Não esqueça: é essencial orientar o paciente sobre o procedimento, preparar a equipe, fazer uso da sedoanalgesia (Midazolam 0,1 mg/kg, Fentanil 2 mcg/kg, Etomitado 0,1 mg/kg ou Propofol 0,5 mg/kg) e oferecer O2 ao paciente. Tendo certeza de que todo esse protocolo foi cumprido, você está pronto para executar o choque, utilizando desfibrilador bifásico (100 a 200 J) ou desfibrilador monofásico (100, 200, 300 e 360 J).
Vale ressaltar: independentemente de se tratar de uma TV polimórfica com QT longo ou normal, se instável, é mandatória a desfibrilação!
Entendeu? Instabilidade = desfibrilação!
Manejo da TV Polimórfica com intervalo QT normal estável
Em primeiro lugar, não podemos esquecer de corrigir fatores desencadeantes – vamos lembrar dos fármacos e distúrbios hidroeletrolíticos (especialmente hipocalemia e hipomagnesemia). A Amiodarona é uma droga de fácil acesso e de boa escolha nesses casos de taquiarritmia. É realizado o ataque de 150 -300 mg em SG5% 100 ml em 10 a 15 minutos, ou também podemos usar a Lidocaína 1 mg/kg em 2 a 3minutos. Após estabilizar o paciente ele deve ser encaminhado a UTI para investigação etiológica e avaliar a necessidade de CDI (cardioversor desfibrilador implantável).
Mas calma aí: o leitor atento pode estar se perguntando como a Amiodarona desencadeia a taquicardia ventricular polimórfica e também trata? É estranho mas é isso mesmo, a Amiodarona é um antiarrítmico, pró-arrítmico! Uma das curiosidades/bizarrices da medicina.
E o torsades de pointes?
Todos os pacientes com taquiarritmia ventricular polimórfica com QT longo – Torsades de Pointes, devem receber sulfato de magnésio (MgSO4). Ele é o tratamento de primeira linha, pois é altamente eficaz tanto para o tratamento quanto para a prevenção de novos episódios. A dose recomendada é de 2 g de sulfato de magnésio (MgSO4) em 15 minutos. Se necessário, pode-se passar novamente 2 g após 15 minutos, mesmo em pacientes com magnésio sérico normal.
E aí, bora relembrar alguns “bizus”?
- Taquicardia ventricular? QRS ALARGADO, maior do que 3 quadradinhos.
- Taquicardia ventricular polimórfica? Complexo QRS que varia.
- Taquicardia ventricular polimórfica com QT normal? Em primeiro lugar isquemia miocárdica e depois forma familiar.
- Sindrome QT longo? Congênita ou adquirida.
- Tv polimórfica degenerada de Ritmo sinusal com QT longo? Torsades de pointes!
- Tem taquicardia ventricular polimórfica? Lembrar de distúrbios hidroeletrolíticos e medicamentos!
- Taquicardia ventricular polimórfica? Sala de emergência!
- Instabilidade clínica? DESFIBRILAÇÃO!
- Vai desfibrilar? Orientar, sedar, oxigênio e choque!
- Torsades de Pointes? SULFATO DE MAGNÉSIO.
É isso! E aí, tá mais ligado na taquicardia ventricular polimórfica?
Esperamos que você tenha gostado do conteúdo e que tenha ficado bem claro para você! Fique tranquilo, você não é o único que se sente inseguro em uma sala de emergência, com muito estudo e dedicação vamos sempre evoluindo para dar o melhor para nosso paciente!
Se você ainda não domina o plantão de pronto-socorro 100%, fica aqui uma sugestão: temos um material que pode te ajudar com isso, que é o nosso Guia de Prescrições. Com ele, você vai estar muito mais preparado para atuar em qualquer sala de emergência do Brasil.
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência!
Bons estudos e até a próxima!

José Roberto
Paulista, nascido em 89. Médico graduado pela Universidade de Santo Amaro (UNISA), formado em Clínica Médica pelo HCFMUSP, Cardiologista e especialista em Aterosclerose pelo InCor-FMUSP. Experiência como médico assistente do Pronto-Socorro do InCor-FMUSP.
Você também pode gostar





