Tuberculose miliar: da epidemiologia ao tratamento
Fala, galera! Hoje o assunto é importantíssimo: tuberculose miliar. A tuberculose constitui um grande problema de saúde pública mundial, certo? O Brasil continua entre os 30 países de alta carga para tuberculose e para coinfecção tuberculose-HIV, o que configura nosso país como prioritário para o controle da doença, de acordo com a Organização Mundial da Saúde (OMS). Por isso, o tema é bastante frequente nas provas de residência. Então, hoje vamos falar um pouco da tuberculose miliar, uma importante forma de apresentação contida no grande espectro de manifestações clínicas da tuberculose. Bora?
O que é tuberculose?
A tuberculose é uma doença infectocontagiosa causada por bactérias do complexo Mycobacterium tuberculosis. A transmissão do bacilo de Koch se dá por via respiratória: indivíduos bacilíferos, portadores de tuberculose pulmonar ou laríngea, eliminam partículas de aerossol que contém o bacilo. Este, ao atingir os alvéolos pulmonares, é fagocitado por macrófagos, multiplica-se nos fagossomos e se dissemina por via linfática e hematogênica. A depender da reposta imune celular, mediada pelos linfócitos T, a partir desse momento, ocorre manifestação clínica da doença (tuberculose primária) ou inativação do bacilo (estado de latência), sacou?

Antes de falarmos sobre a tuberculose miliar, temos uma dica: nosso curso de ECG que vai te levar do zero ao especialista no assunto. Ao final do curso você vai saber interpretar qualquer eletrocardiograma sem dificuldades. Faça sua inscrição e domine o ECG!
E afinal, o que é tuberculose miliar?
Mas, afinal, o que é tuberculose miliar? A tuberculose disseminada, também chamada de tuberculose miliar, é a forma clínica que resulta da disseminação hematogênica do Mycobacterium tuberculosis. O aspecto radiográfico dessa entidade – pequenos nódulos esbranquiçados – deu origem ao termo “miliar”, em analogia às sementes de milho.
A tuberculose miliar pode ser manifestação da primoinfecção pelo bacilo de Koch ou reativação de foco de infecção latente. Em resumo, é consequência da falha do sistema imunológico em conter a disseminação do Mycobacterium tuberculosis. Tendo isso em mente, não é difícil imaginar o perfil dos pacientes acometidos por essa forma de tuberculose, não é mesmo? Adultos com imunossupressão importante e, principalmente, crianças imunossuprimidas.
Quadro clínico da tuberculose miliar
A tuberculose miliar pode acometer qualquer sítio, mas os locais afetados com maior frequência são os pulmões e a medula óssea. Nessa situação, as manifestações clínicas incluem:
- febre;
- perda de peso;
- fraqueza;
- dispneia progressiva.
O comprometimento pulmonar é difuso. O acometimento da medula óssea pode causar:
- anemia;
- trombocitopenia;
- reação leucemóide.
Manifestações gastrointestinais não são raras e incluem:
- dor abdominal;
- náuseas;
- vômitos;
- hepatomegalia;
- síndrome colestática.
Como era de se esperar, o espectro de sinais e sintomas da tuberculose miliar é muito variado, a depender dos órgãos e sistemas acometidos. O comprometimento das adrenais, por exemplo, causa insuficiência adrenal, que se manifesta por:
- hipotensão ortostática;
- hipoglicemia, dor abdominal (deficiência de cortisol);
- hiponatremia;
- hipercalemia (deficiência de aldosterona);
- hiperpigmentação cutânea (excesso de ACTH).
Diagnóstico
O diagnóstico de tuberculose é clínico, radiológico e microbiológico.
O quadro clínico clássico compreende:
- sintomas respiratórios por mais de três semanas;
- sudorese noturna;
- febre vespertina;
- perda de peso.
É importante lembrar que, no caso da tuberculose miliar, outros comemorativos podem estar presentes, a depender dos sítios acometidos, sendo essa a grande dificuldade diagnóstica.
Os principais diferenciais da tuberculose miliar incluem:
- pneumonia;
- paracoccidioidomicose;
- neoplasia pulmonar.
Entretanto, caso haja indício de comprometimento de outros órgãos e sistemas, é necessário ampliarmos nosso espectro de hipóteses diagnósticas. Como exemplo, podemos citar causas de síndrome colestática, possível manifestação da tuberculose miliar: neoplasia de cabeça de pâncreas e até coledocolitíase.
A tuberculose miliar tem padrão micronodular difuso típico na radiografia e na tomografia computadorizada de tórax, o que pode ser de grande auxílio frente à suspeita diagnóstica, em vigência de sintomas respiratórios:
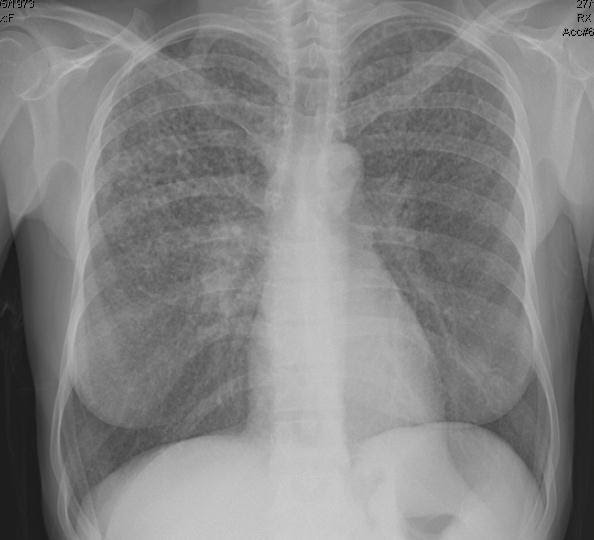
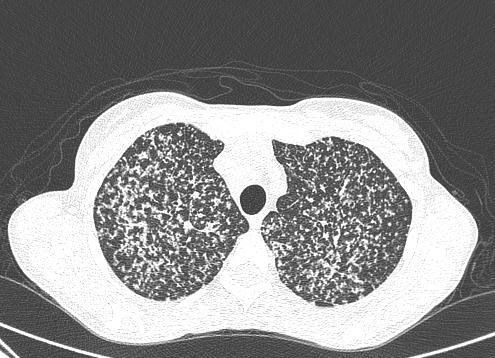
A baciloscopia direta com método de coloração de Ziehl-Nielsen é exame confirmatório para diagnóstico de tuberculose. A sensibilidade da baciloscopia é maior no escarro em relação a outros fluidos e tecidos. Deve-se coletar duas amostras, uma no momento da suspeita diagnóstica e outra na manhã do dia seguinte, momento em que há maior quantidade de bacilos na secreção. A baciloscopia deve ser associada à cultura em todas as situações. A grande vantagem desse método diagnóstico está na possibilidade de utilização do mesmo para seguimento do paciente e controle de cura. Interessante, né?
A cultura é o padrão-ouro para o diagnóstico de tuberculose. Pode ser realizada em fluidos (escarro, sangue, derrame pleural) e tecidos obtidos através de biópsia. Além de fechar o diagnóstico, permite testar a sensibilidade dos fármacos utilizados no tratamento da doença.
Recentemente, vem ganhando destaque o teste rápido molecular (GeneXpert), que detecta especificamente o bacilo de Koch através da reação em cadeia da polimerase (PCR). O teste rápido molecular é mais sensível e mais específico que a baciloscopia, entretanto, não pode ser utilizado para seguimento. Além disso, o GeneXpert é capaz de sugerir resistência à Rifampicina, importante nos casos de falha terapêutica. Mesmo com teste rápido positivo, deve-se solicitar cultura para Mycobacterium tuberculosis, para testar a sensibilidade aos fármacos. O GeneXpert não é validado para urina ou sangue. Outra desvantagem do teste rápido molecular é o custo e, por conseguinte, a baixa disponibilidade do mesmo em serviços de saúde fora dos grandes centros.
Tratamento da tuberculose miliar
O tratamento da tuberculose é constituído por quatro fármacos: Rifampicina, Isoniazida, Pirazinamida e Etambutol. Na maior parte dos casos, o tratamento tem duração de seis meses:
– Fase de ataque: dois primeiros meses. As quatro drogas são utilizadas. É o conhecido esquema “RIPE”.
– Fase de manutenção: quatro meses seguintes. São utilizadas somente dois fármacos, a Rifampicina e a Isoniazida – esquema “RI”.
As exceções quanto à duração do tratamento são a tuberculose osteoarticular (Mal de Pott) e a meningoencefalite tuberculosa. Nessas condições, o tempo de tratamento é de 12 meses (dois meses de ataque com RIPE + dez meses de manutenção com RI).
E os problemas do tratamento? Os principais eventos adversos dos fármacos usados no tratamento da tuberculose são a hepatotoxicidade e a intolerância gastrointestinal. Devemos dosar as aminotransferases antes do início e durante o tratamento.
É de suma importância termos em mente que diagnóstico de tuberculose é igual a pesquisa de infecção por HIV! Infelizmente, em nosso país, as taxas de coinfecção de tuberculose e HIV são bastante elevadas, e não podemos deixar de pesquisar essa associação no momento do diagnóstico, combinado? Lembrem-se de que a tuberculose é a principal causa de óbito por doença infecciosa em indivíduos HIV positivos.
Prevenção
Vocês devem estar se perguntando: “mas e a vacina BCG? Ela não protege contra a tuberculose?”. Galera, a vacina BCG (bacilo Calmette-Guérin) é constituída pelo complexo Mycobacterium bovis atenuado e protege a criança de formas graves de tuberculose, ou seja, tuberculose miliar e meningoencefalite! Apesar de não conferir imunidade, a administração da vacina é de extrema importância para a prevenção de doença grave. A BCG deve ser aplicada logo após o nascimento ou, no máximo, antes que a criança complete cinco anos de idade. Entenderam?
Resumindo…
Por fim, nossa mensagem final sobre tuberculose miliar:
- A tuberculose miliar é uma forma grave de tuberculose que acomete, principalmente, crianças e imunossuprimidos.
- É produto da disseminação hematogênica do Mycobacterium tuberculosis e da falha da resposta imune celular em conter a infecção.
- Pode acometer qualquer sítio, embora os pulmões e a medula óssea sejam mais frequentemente afetados.
- O padrão radiológico micronodular difuso é típico da tuberculose miliar e é de grande auxílio no diagnóstico.
- O diagnóstico microbiológico pode ser confirmado através de baciloscopia, teste rápido molecular em tecidos validados e cultura, sendo esta o padrão-ouro.
- Diagnóstico de tuberculose é igual a pesquisa de HIV, pois as taxas de coinfecção em nosso país são muito elevadas.
- O tratamento tem duração de seis meses, sendo os dois primeiros com esquema RIPE e os quatro subsequentes com esquema RI.
- A vacina BCG protege contra formas graves de tuberculose: miliar e meningoencefalite. Deve ser aplicada logo após o nascimento.
- O Brasil tem alta prevalência de tuberculose. Por isso, é fundamental mantermos esse diagnóstico em mente, principalmente em se tratando de populações-chave: indivíduos privados de liberdade, moradores de áreas livres e indígenas.
É isso!
Curtiu saber mais sobre a tuberculose miliar? Já sabe como diagnosticar e tratar? Caso queira multiplicar seu conhecimento sobre emergências, acesse a Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência! Pra cima!
*Colaborou: Eduarda Baccarin Ferrari, aluna da Universidade Estadual Paulista Júlio de Mesquita Filho.

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.




